警惕心脏 “隐形杀手”:心源性猝死与心源性休克
近期相关事件引发了全社会对心源性心脏急症的高度关注,这类疾病发病急、进展快、病死率高,堪称心血管领域的“隐形杀手”,却常常因早期症状隐匿被忽视。今天我们就全面科普心源性猝死与心源性休克两大心脏急危重症,教你识别信号、掌握急救、科学预防。
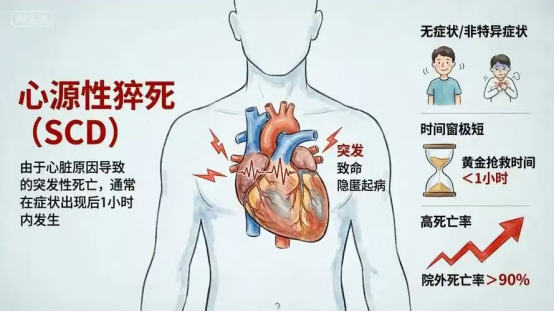
据世界卫生组织及中国医学科学院阜外医院定义,心源性猝死是指平素身体健康或病情稳定的人群,因心脏自身原因引发急性症状发作后1 小时内,以意识丧失为核心特征的自然死亡,是猝死最主要的类型,占所有猝死的 80% 以上。
冠心病:占比高达80%,是最主要病因。冠状动脉粥样硬化导致血管狭窄或闭塞,心肌急剧缺血缺氧,诱发恶性心律失常。
恶性心律失常:室性心动过速、心室颤动是直接致死原因,心脏失去正常泵血功能,全身器官瞬间缺氧。
器质性心脏病:肥厚型心肌病、扩张型心肌病、心肌炎、心脏瓣膜病等,均会破坏心脏结构与电活动稳定性。
诱发因素:过度劳累、长期熬夜、精神高度紧张、剧烈运动、暴饮暴食、大量饮酒吸烟、情绪剧烈波动等,是中青年人群发病的重要诱因。
胸部不适:突发胸痛、胸闷、压榨感,疼痛可放射至左肩、后背、颈部;
全身症状:不明原因的极度疲劳、头晕、心慌、气短、出冷汗;
其他表现:恶心呕吐、腹痛、晕厥或近乎晕厥。
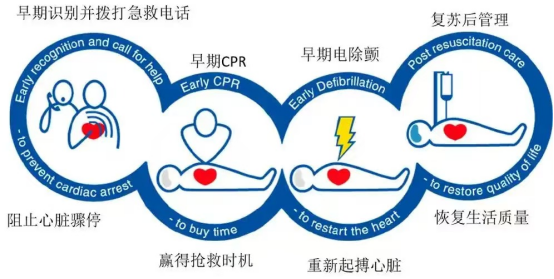
立即呼救:拨打120,清晰说明患者症状、所在位置,请求携带 AED(自动体外除颤器);
快速判断:拍打患者肩膀大声呼叫,检查意识、自主呼吸及颈动脉搏动,若均消失,立即开展急救;
胸外按压:按压部位为两乳头连线中点,按压频率100-120 次 / 分钟,按压深度5-6 厘米,保证按压后胸廓充分回弹,按压中断控制在 10 秒内;
及时除颤:若现场有 AED,立即开机并按照语音提示操作,除颤后继续持续胸外按压,直至专业急救人员抵达。
依据中华医学会心血管病学分会指南,心源性休克是因心脏泵血功能严重受损,心排血量急剧下降,导致全身组织器官灌注不足、缺血缺氧,引发的急性循环衰竭综合征,属于心血管急危重症,病死率超 50%,多继发于严重心脏疾病,是心源性猝死的重要关联病症。
急性心肌梗死:最常见病因,约占70%,大面积心肌坏死导致心脏收缩功能丧失,无法维持有效血液循环;
严重心律失常:持续性室速、室颤、严重心动过缓,扰乱心脏正常泵血节律;
其他心脏病症:重症心肌炎、心脏瓣膜破裂、心肌病晚期、心脏外伤等,均可诱发心源性休克。
循环障碍:持续性低血压(收缩压<90mmHg,且持续 30 分钟以上)、四肢冰冷、脉搏微弱快速、皮肤湿冷发花;
器官灌注不足:头晕、意识模糊、嗜睡甚至昏迷;少尿或无尿;呼吸困难、口唇发绀;
伴随症状:剧烈胸痛、心慌、恶心、大汗淋漓。
心源性休克需院内专业急救,现场仅能做基础生命维持,核心救治原则为快速改善心脏泵血功能、纠正组织缺氧,专业救治措施包括:
严密监护生命体征:立即吸氧、建立静脉通路,维持患者呼吸与循环稳定;
药物治疗:使用血管活性药物提升血压、增强心肌收缩力,及时纠正心律失常;
机械辅助:通过 IABP(主动脉内球囊反搏)、ECMO(体外膜肺氧合)等设备,临时替代心脏泵血功能;
病因治疗:针对急性心肌梗死等原发病,快速开通堵塞血管、恢复心肌供血,从根源解决休克问题。
两者均为心血管急危重症,关联密切但存在本质区别,救治方式差异显著,核心对比如下:
| 现场急救 | 院内专业救治 |
心源性心脏急症重在预防,尤其是高危人群,需从生活方式、体检、疾病管理等多方面做好防护:
定期体检:高血压、高血脂、糖尿病、肥胖人群,及有心脏病家族史者为高危人群,每年做心电图、心脏超声、冠脉CT等检查,早发现心脏隐患;
规避诱因:避免长期熬夜、过度劳累,保持规律作息;学会调节情绪,避免剧烈情绪波动;戒烟限酒,低盐低脂饮食,适度运动,避免突然剧烈运动;
重视预警信号:出现胸痛、胸闷、极度疲劳等疑似症状,切勿拖延、切勿强忍,立即就医检查,不自行判断病情;
学习急救技能:全民掌握心肺复苏与 AED 使用方法,公共场所遇到急症患者,第一时间科学施救,为生命争取黄金时间;
规范治疗基础病:冠心病、心律失常、心肌病等患者,遵医嘱规律服药,切勿擅自停药、减药,定期复诊并根据病情调整治疗方案。
参考文献
1.中国医学科学院阜外医院:心脏性猝死防治指南。 2.世界卫生组织(WHO):心源性猝死临床定义与防控建议。 3.中华医学会心血管病学分会:中国心源性休克诊断与治疗指南。 4.新华网:心源性猝死急救与预防权威科普。
责任编辑:赵春晖
新闻热点






















